Emocions del procés oncològic
Recursos per acompanyar el malalt de càncer
Mama en dones i pròstata en homes són els més freqüents i dels de millor pronòstic. Investigació en tecnologia i farmacologia, més detecció precoç i tractament integral i multidisciplinari combaten la malaltia que ja no és tabú.
zentauroepp45882593 esplugues del llobregat 25 10 2017 nuevas instalaciones y ac181113161102
Cada dia, a les consultes mèdiques de les nostres ciutats i pobles, nous diagnòstics de càncer irrompen en la quotidianitat de les persones. De sobte, posem el fre de mà i la vida queda per moments sostinguda en uns llimbs sota els quals només es contempla precipici. “Amenaça i incertesa” envaeixen el pacient oncològic davant de la primera notícia de la seva malaltia. Dues emocions, segons el psicooncòleg de l’Institut Català d’Oncologia ICO-Duran i Reynals Francisco Gil, que imposen a la persona una “ruptura de les seves creences. Una malaltia que compromet la vida posa fi a conviccions sobre una vida predictible, un món controlable i unes relacions que poden seguir per sempre”, exposa Gil.
“Als metges no se’ns prepara, de manera acadèmica, per donar la notícia d’un càncer”, sentencia l’oncòloga especialista en càncer de mama de l’Hospital Clínic Montserrat Muñoz. “La preparació la rebem una vegada ja som metges residents, bàsicament veient com ho fan els nostres superiors. Als equips d’oncologia sempre hi ha metges més sensibilitzats amb el tema que et marquen, com va ser el meu cas, ho recordo perfectament”, afirma l’oncòloga amb 30 anys de pràctica en càncer.
Avui, el 60% de càncers són curables i el 40%, tractables. El de mama en dones i el de pròstata en homes són els més freqüents i els que tenen millor pronòstic. La supervivència global d’aquesta malaltia de la qual l’any passat es van registrar a Catalunya 23.067 casos en homes i 16.095 en dones, augmenta cada any un 1%. La investigació és l’aliat fonamental per fer del càncer una malaltia crònica, una cosa cada dia més pròxima. Però com anunciar un càncer a un pacient continua sent una assignatura pendent a les universitats.
Com anunciar un càncer a un pacient continua sent una assignatura pendent a les universitats, un repte a afrontar.
Dos grans reptes de la medicina
Haver esborrat la condició de tema tabú del càncer ha sigut un gran avenç. “Recordo fa tan sols quatre anys, que jo mateixa intentava evitar la paraula ‘càncer’ al tractar les pacients. Em referia sempre al bony, la lesió, la malaltia... Avui l’hem normalitzat, càncer ja no és automàticament sinònim de mort”, precisa Anna Rodríguez, infermera de pràctica avançada de càncer de mama a l’Hospital Clínic. Les curacions, la millora dels tractaments, “i del control dels efectes secundaris”, explica Rodríguez, han contribuït molt a normalitzar la malaltia. “Però s’ha d’incidir més en l’abordatge de les emocions i d’aquesta cara humana del càncer per part de tot l’equip multidisciplinari que aporti seguretat al pacient, com a part essencial en els tractaments”, resumeix Gil.
“Ja tenim evidències de la importància d’aquest acompanyament emocional, l’empatia amb els pacients, des del moment del primer diagnòstic”, declara l’epidemiòleg que dirigeix el Pla Director d’Oncologia de Catalunya Josep M. Borrás. “Però és cert que encara ens queda molt a recórrer en aquest sentit. Tractem la malaltia com si el seu únic contingut fos un mecanisme, una ciència de laboratori, i com si el pacient fos sempre el mateix. Ara a l’ICO-Duran i Reynals estem treballant per organitzar cursos per als residents sobre com millorar la comunicació i empatia amb els pacients, començant per com donar aquesta primera notícia de la seva malaltia, un repte que podria semblar fàcil però que no ho és”, assumeix Borrás.
Un altre gran repte de l’oncologia, segons explica Josep M. Borrás és el seguiment de les persones tractades que han sobreviscut i que cada vegada seran més. “Fins ara hem dut a terme controls mecànics, però sabem que cada persona requereix atenció precisa, per exemple, com identificar en el seu cas una possible alarma de recaiguda. En definitiva, hem d’entrenar a continuar després del càncer, adaptant-nos a les necessitats de cada un, segons siguin els efectes adversos del tractament o seqüeles de la malaltia”, afegeix.
Un altre gran repte “és el seguiment de les persones tractades que han sobreviscut, adaptant-nos a les seves seqüeles i necessitats”
Recolzament global
“Crec que l’assignatura pendent absolutament és el recolzament global al pacient amb càncer. A més de l’oncòleg mèdic que pugui dedicar el temps adequat a cada pacient que és el que ara no tenim, s’hi suma la figura de la infermera de procés o infermera de pràctica avançada, que està al costat del pacient de càncer a tota hora. S’hauria d’insistir molt a dietistes, treballadors socials, psicòlegs infantils per als fills de mares amb càncer i tota la família. Hi ha molt a fer, i cada vegada queda més clar el paper del psicooncòleg en els processos de càncer, tot i que hi ha molt poques places de psicòlegs i, d’ells, pocs de dedicats a l’oncologia perquè prioritzen la patologia psiquiàtrica greu”, expressa l’oncòloga de l’Hospital Clínic.
“El càncer té la qualitat de treballar-se de manera multidisciplinària, com poques altres malalties”, destaca el psicooncòleg de l’ICO, Francisco Gil, 28 anys dedicat a pacients d’oncologia 820 a l’ICO. “L’objectiu és que a través dels diversos professionals s’integri el càncer a la normalitat de cada vida i de la societat. Sense generar una falsa il·lusió, però tampoc trencant l’esperança”.
Comunicar el diagnòstic
<span style="font-size: 1.6rem;">En el precís instant en què <strong>s’informa un pacient</strong> del seu diagnòstic<strong> de càncer</strong> ja no hi ha marxa enrere. Sí moltes maneres de reconduir la conversa mirant de rebaixar l’impacte negatiu, la por, la sensació d’indefensió i de vulnerabilitat que pugui haver deixat la notícia en el pacient. “A certes universitats o en seminaris i congressos la majoria de vegades impulsats per la indústria farmacèutica s’ofereixen tallers sobre com donar un diagnòstic, com informar els fills, com s’afronta la recaiguda o com gestionar la informació sobre la sedació pal·liativa. Són diferents escenaris que els professionals hauran d’abordar en un moment o un altre”, exposa el psicooncòleg de l’ICO, Francisco Gil. Existeix un protocol desenvolupat a la Gran Bretanya que concreta uns passos a seguir (<strong>SPIKES</strong>), entre els quals es planteja el millor escenari i posicions on facilitar la informació, com mesurar la quantitat i moment adequat per transmetre-la, i les respostes i silencis empàtics amb el pacient per respectar a tota hora les seves emocions.</span>
Prevenció i apoderament del pacient amb hàbits i alimentació
“S’investiguen moltíssim les alteracions moleculars, les mutacions que té el genoma, els gens del tumor. La formació en biologia que tenim és limitada i hem d’estudiar constantment, per exemple immunologia, per estar al dia dels velocíssims progressos en investigació”, exposa l’oncòloga de l’Hospital Clínic especialista en càncer de mama Montse Muñoz. Gràcies a això, en els últims anys s’han aconseguit fàrmacs contra el dolor o contra els vòmits una vegada aplicades unes quimioteràpies que no tenen a veure gens amb les penúries que vivien abans els pacients oncològics. Sabem que “alimentació i hàbits molt saludables, el contacte amb la naturalesa i els amics no són imprescindibles per a la curació. Els limfomes es curen gràcies a fàrmacs potents i perquè la malaltia és curable i, en canvi, altres càncers en pacients que es cuiden moltíssim no es curen. Però està clar que hàbits, alimentació i un tractament integral que compti amb l’empatia dels professionals milloren molt la qualitat de vida de les pacients”, afegeix Muñoz. La supervivència global del càncer en homes se situa avui en un 54% global i en dones, en un 62%, i s’arriba al 87% de curació en el de mama als cinc anys. El diagnòstic precoç, tractaments més precisos i menys agressius i noves tècniques ho han fet possible.
Fundacions que acompanyen
Notícies relacionadesDes de la seva tasca com a infermera de pràctica avançada de càncer de mama a l’Hospital Clínic, una de les missions d’Anna Rodríguez és resoldre tots els dubtes de les pacients diagnosticades. “Abordem qualsevol temor que pugui tenir, sense restar importància a res, des de la part estètica, fins a la seva situació personal, o si ha de continuar treballant o no després d’una quimioteràpia”, explica. “Aclarir què és greu i què no ajuda a reduir els nivells de por, transmetent seguretat i positivitat, idees que ajuden a tolerar millor el procés”, afegeix la infermera. “Passar una químio no és normal, però s’ha d’integrar a la normalitat”, necessita. Sobre qui podria exercir de cuidador principal, cuinar o acompanyar el pacient al cine, o com explicar la malaltia a la seva parella o fills també són temes que recauen en aquest coixí d’humanitat que desplega la infermeria. “Via telèfon o per ‘e-mail’, ens mantenim en contacte durant tot el procés”, diu Rodríguez. I tant ella com els mateixos metges tenen en associacions com l’Associació Espanyola Contra el Càncer (AEEC www.aeec.es), la Societat Espanyola d’Oncologia mèdica (SEOM www.seom.org) i multitud d’agrupacions de pacients de càncer (www.cancer.gencat.cat) un impagable recolzament per als seus pacients.
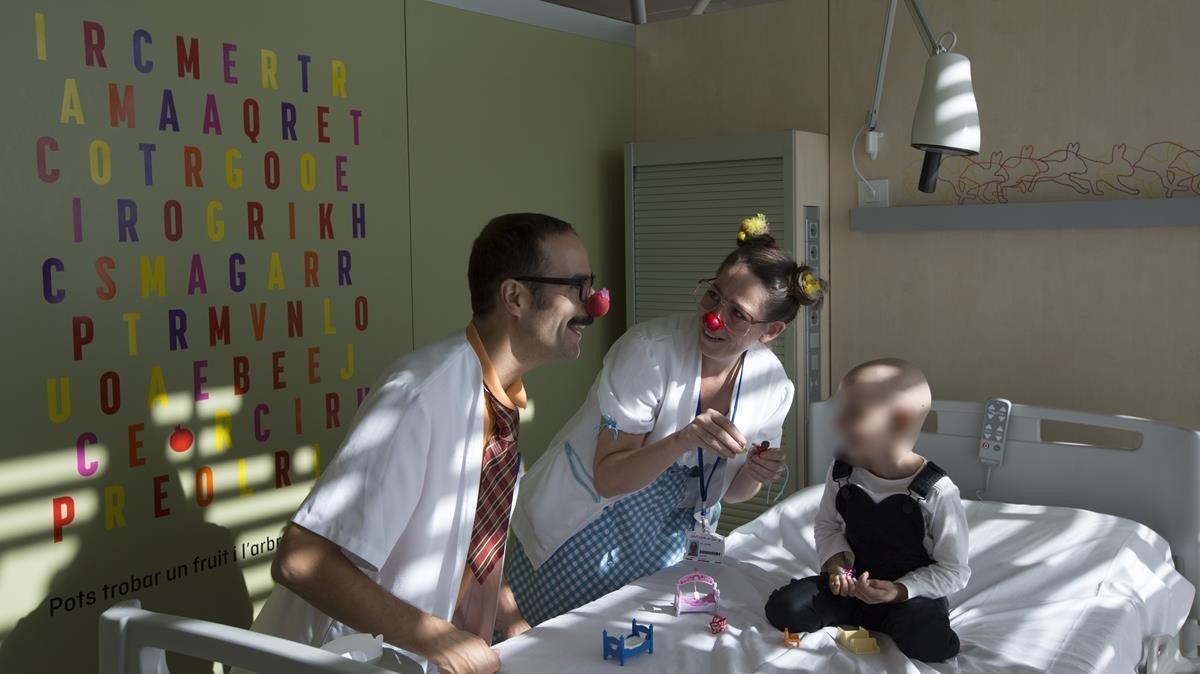
L’oncologia infantil, Pallapupas, jocs i classes
Si hi ha un clar exemple de necessària integració de la normalitat en un procés de càncer és en el de nens i adolescents diagnosticats. Des dels hospitals, tot el col·lectiu d’infermeria, metges, però sobretot l’altruista despleguament d’associacions com Afanoc, Pallapupas, Enriqueta Villavecchia, Dana Paramita i Make a Wish s’encarreguen d’acompanyar aquests pacients menors d’edat, amb activitats que poden compartir amb germans, amics, pares i altres familiars. Tot per fer que la malaltia no difumini rialles, carreres, dibuixos, jocs i sorpreses que són la infància. “Quan emmalalteix un nen, emmalalteix tota la família”, expressa la coordinadora d’infermeria d’oncologia infantil de l’Hospital Sant Joan de Déu de Barcelona, Montse Roig. “L’acompanyament l’hem de fer a tota la família, facilitant-los eines perquè puguin conviure i cuidar el millor possible aquest menor, fent que la malaltia interfereixi l’imprescindible”. Des de l’Hospital del Vall d’Hebron, la infermera supervisora d’Oncologia Pediàtrica Esther Díaz destaca també l’extraordinària tasca de grups de pares i voluntaris que intervenen amb dinàmiques com lartteràpia i ‘mindfulness’, procurant benestar físic i emocional a les criatures, en aquest abordatge integral que va més enllà de la farmacologia.
- Al minut Guerra d’Israel en directe: última hora sobre el final de la treva a Gaza, l’ajuda humanitària i reaccions
- Vine a escalar i apunta’t a competir: s’obre el termini d’inscripcions
- turisme cultural La Cerdanya a través de les esglésies romàniques
- caminada popular De ruta pels paratges de la riera de Rajadell
- EXPOSICIONS El Balloon Museum d’‘Emily in Paris’ aterra a Barcelona


